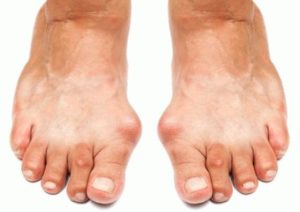
 С медицинской точки зрения, образование шишек на ногах называется «вальгусной деформацией». Чаще всего они образовываются с внешней стороны сбоку, у основания большого пальца. Но у этого правила могут быть исключения. Если шишка на стопе располагается сбоку с внешней стороны, то она способна причинять значительный дискомфорт. Больному будет трудно подобрать себе обувь и долго находится на ногах.
С медицинской точки зрения, образование шишек на ногах называется «вальгусной деформацией». Чаще всего они образовываются с внешней стороны сбоку, у основания большого пальца. Но у этого правила могут быть исключения. Если шишка на стопе располагается сбоку с внешней стороны, то она способна причинять значительный дискомфорт. Больному будет трудно подобрать себе обувь и долго находится на ногах.
Читайте также: Последствия и лечение шипиги на стопе
По каким причинам возникает деформация
К появлению вальгусной деформации могут привести:
- бурсит – воспалительный процесс, затрагивающий суставную сумку,
- воспаление суставов – артроз,
- поперечное плоскостопие, при котором расходятся плюсневые кости,
- экзостоз – разрастание костей или хрящей,
- нарушение работы эндокринной системы,
- снижение плотности тканей и костей – остеопороз,
- генетическая предрасположенность.
Факторами риска могут стать различные травмы стопы, полиомиелит, ДЦП, врожденное или приобретенное поражение мышц и нервных волокон. У женщин этот вид деформации возникает чаще, так как они часто носят узкую или неудобную обувь, например, модели с длинными носами или на каблуке свыше 6 сантиметров.
Читайте также:Как лечится частичный разрыв связок голеностопного сустава
Основные симптомы развития вальгуса
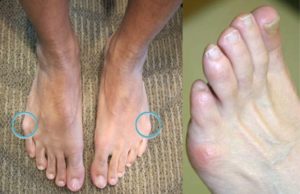 Основным симптомом является выпирающая шишка, твердая, как кость. Больной может испытывать и иные симптомы:
Основным симптомом является выпирающая шишка, твердая, как кость. Больной может испытывать и иные симптомы:
- покраснение деформированного места,
- мозоли,
- боль и дискомфорт в ногах,
- отек,
- кожный покров в пораженном месте становится более толстым,
- скованность в суставах,
- ощущение повышения температуры в области нароста.
Если шишка располагается на внешней части стопы, у основания большого пальца, то она является следствием выпячивания плюсневой кости. Небольшие шишечки, которые то появляются, то исчезают в области подъема стопы, а также в других частях ступни, называются «гигромами». Они могут быть разными – твердыми или перекатывающимися под кожей. При любом новообразовании на стопе необходимо обратиться к врачу, чтобы отличить деформацию от гигромы, а также для получения адекватного лечения.
Читайте также:Симптомы и лечение тендинита стопы
Диагностика и лечение
Диагностику проводят хирурги или ортопеды. Они отправляют больного на анализы, выявляющие ревмакокки и реактивный белок. Основным методом диагностики является рентгенография, которая позволяет установить степень деформации и сопутствующие патологии (кисты, воспалительные процессы, остеопороз и другие). Дополнительным методом диагностики может стать УЗИ сустава.
Эффективного консервативного лечения для вальгусной деформации не существует – противовоспалительные, обезболивающие и противоотечные препараты дают временный эффект. Они убирают неприятные симптомы, а обратить изменения кости не могут. Ортопедические приспособления – стельки, супинаторы, валики, стяжки, обувь и носки – 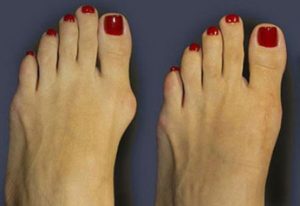 способны лишь замедлить деформацию, но не обратить.
способны лишь замедлить деформацию, но не обратить.
Единственный способ избавиться от шишки – удалить ее во время операции. Она может быть проведена одним из методов:
- Перестановка костей по методике Ревердин-Грина или Аустина.
- Корригирующая остеотомия – при этом способе кость ломают, а затем восстанавливают ее форму.
- При экзостэктомии пораженный сустав иссякают и фиксируют в нормальном положении при помощи пластин и других приспособлений. Этот метод опасен своими осложнениями, среди которых выделяют инфицирование тканей, смещение фрагментов костей, кровотечения, остеомиелит. На реабилитацию у больного может уйти значительное время от 2 до 6 недель. Этот метод не дает гарантии, что вальгусная деформация не появится снова.
- При проксимальной остеотомии косточку из фаланги большого пальца просто удаляют.
К операции прибегают в тех случаях, когда шашка начинает сильно болеть и давить. До этого времени используют только консервативные методы.
Использование методов народной медицины
Методы народной медицины также помогают лишь снять чрезмерную усталость с ног, купировать боли и дискомфорт. С этой целью применяют:
- физиопроцедуры,
- лечебный массаж регулярными курсами,
- нанесение сеточек йодом,
- ванночки с морской солью, корой дуба или эвкалиптом,
- компрессы и примочки из настоев или отваров трав,
- мазь из яиц.
Мы не будем подробно останавливаться на этих способах, так как они малоэффективны. Гораздо лучше проводить профилактику, которая не позволит заболеванию прогрессировать. Применять эти средства можно только с разрешения врача.
Способы профилактики деформации
Прежде всего, необходимо правильно подбирать обувь. Она должна отвечать требованиям:
- иметь удобную колодку,
- каблук – не выше 6 сантиметров,
- при изготовлении использовались только натуральные материалы: замша, кожа и текстиль.
Зарядка и массаж ног должны делаться регулярно. В летнее время следует обязательно ходить босиком – по траве, камешкам, песку. Это позволит предотвратить не только вальгусную деформацию, но и артрит или поперечное плоскостопие.
